Пародонтоз
--------------------------------------------------------------------------------
Пародонтоз - это процесс разрушения морфологических структур пародонта, возникающий в следствии погружного защитного роста многослойного эпителия десны после нарушения непрерывности базальной мембраны в участке ее перехода в эмалево-дентинную границу. Дистрофический генерализованный процесс, поражающий все элементы пародонта.
В основу погружного защитного роста эпителия десны заложена реакция организма, стремящегося предотвратить проникновение инфекции во внутреннюю среду. Предотвратить даже путем утраты зубов, чтобы открылась возможность создать непрерывный пласт многослойного эпителия.
Основной причиной нарушения непрерывности базальной мембраны следует считать выпадение минеральных солей, по законам образования кристаллов в высоко концентрированном растворе, которым в данном случае является межтканевая жидкость проникающая в полость рта между краем эмали и прилегающими эпителиальными клетками, но застаивающаяся при недостаточной функциональной нагрузке. Усиленная и постоянная функциональная нагрузка - реальный путь профилактики пародонтоза.
Патогенез
Анализ развития, строения и функции структур пародонта позволяет считать, что если зубы недостаточно функционируют, то концентрированная защитная тканевая жидкость, выделяющаяся в полости рта между краем эмали зубов и слоями клеток многослойного эпителия, двигается (пропотевает) крайне медленно, застаивается. Из концентрированных минеральных компонентов по законам градиента концентрации образуются первые кристаллы минералов. Кристаллы по законам кристаллизации "притягивают" минеральные компоненты (ионы) из слюны. Возникают первые внутриэпителиальные межклеточные включения - микрокамни. Со временем они увеличиваются в размерах. Каждый в жизни видел, как образуются кристаллы на стенке стакана при испарении раствора поваренной соли.
Впервые возникший межклеточный зубной камень, увеличивается в размерах и первоначально отдавливает, а затем разрушает участок перехода базальной мембраны эпителия в эмалево-дентинную границу. Открывается "сообщение" между внутренней средой организма и внешней. Возникает очаг защитного воспаления.
Хронический характер защитной воспалительной реакции в последующем именуется как хронический краевой пародонтит и т. п.
Когда врачи снимают зубной камень с корневой части зуба, они неизбежно еще более травмируют многослойный эпителий десны. После манипуляции врачей стихают явно выраженные процессы воспаления и это выдается за успех лечения. Но основное нарушение остается. Не восстанавливается непрерывность перехода базальной мембраны эпителия в эмалево-дентинную границу и медленно, но тем не менее продолжается защитный погружной рост многослойного эпителия десны между стенкой альвеолы и цементом корня зуба.
Такова биологическая "жестокая" закономерность. Один раз нарушенная непрерывность базальной мембраны непосредственно в участке перехода в эмалево-дентинную границу, в последующем не восстанавливается. Стадия органогенеза прошла, окончены структурные построения эмали, дентина и цемента в участке их совместного соединения. Уже нет активных эпителиальных клеток краевого участка эмалевого органа, которые принимали участие в соединении края эмали, базальной мембраны, цемента и дентина корня.
Почему не восстанавливается раз нарушенная непрерывность перехода базальной мембраны многослойного эпителия слизистой оболочки в эмалево-дентинную границу. В организме много структур, возникших один раз и затем не восстанавливаемых. Например, нельзя восстановить деятельность хрусталика глаза или таких макроструктур, как деятельность коленного сустава после травмы связок и т. д.
Природа создала и установила зубы, которым следует "работать" весь период жизни, ибо поступление пищи должно проходить в течение всей жизни. И, следовательно, у зуба как работающей структуры не должны откладываться камни и разрушаться краевой пародонт. Природа установила, что если зубы утрачены, пора умирать. Трудно представить волка, живущего без зубов. Не может слон питаться ветками и листьями деревьев, если нет огромных растирающих зубных "площадок".
Когда разрушается непрерывность перехода базальной мембраны эпителия десны в эмалево-дентинную границу, тогда возникает сообщение между внутренней средой организма и внешней средой. Открывается доступ для микроорганизмов. Чтобы защититься, организм использует отработанный веками процесс погружного защитного роста эпителия. Образно говоря. Организм "даст указание" защитной структуре - многослойному эпителию - "погружайся вглубь, обойди корень зуба, зуб удалится и тогда восстановится непрервыность эпителиального пласта и организм будет надежно защищен от проникновения инфекции".
Каким образом разрушаются коллагеновые волокна? Действуют два фактора: первый - разрушение ферментами проникающих микроорганизмов и второй - разрушение базальной мембраной многослойного эпителия, в которой также на этой стадии концентрируются протеолитическис ферменты.
В качестве примера активного разрушающего действия базальной мембраны могут быть патологоанатомичсскис факты, демонстрирующие разрушение макроструктур при злокачественных образованиях эпителиального характера, когда происходит погружной рост эпителия.
Погружной рост эпителия продолжается до тех пор, пока не произойдет полное разрушение периодонта и удаление зуба. После этого восстанавливается защитная непрерывность пласта эпителиальных клеток. Создаются стабильные условия, препятствующие проникновению инфекционных начал во внутреннюю среду организма.
Можно использовать врачебные манипуляции и медикаментозные средства, позволяющие замедлить скорость погружного роста эпителия за счет того, что снижается интенсивность воспалительной реакции. Но полностью остановить рост эпителиальной ткани вглубь невозможно. Невозможно потому, что нельзя вновь создать непрерывное соединение базальной мембраны эпителия и эмалево-дентинной границы.
С позиции морфогенеза надо понять, что волокна периодонта не могут вновь "выйти" из цемента и вступить в связь с альвеолярной костью. Стадии органогенеза прошли. В тех случаях, когда проводится операция - реплантация зубов, т. е. зуб удаляют, делают лечебные манипуляции и вновь укрепляют в лунку, не наступает истинного построения периодонтальных волокон периодонта. Корни всех реплантированных зубов спустя некоторое время рассасываются. "Они под действием остеокластов тают, как кусочек сахара в стакане",- писал крупнейший паталогоанатом А. И. Абрикосов еще в 1914 г., когда преподавал в Московской зубоврачебной школе, и анализировал неудачи реплантации и трансплантации зубов, которыми увлекались многие специалисты в начале XIX века.
Подтверждением того, что сохранение непрерывного перехода базальной мембраны эпителия десны в эмалево-дентинную границу является основным биологическим условием успешной реплантации зубов являются сообщения таких видных ученых как патологоанатома В. В. Паникаровского и хирурга В. Ф. Рудько. Они предложили, и в 1987 и 1988 гг. опубликовали данные об успешной реплантации зубов с сохранением круговой связки зуба.
Клиника и диагностика
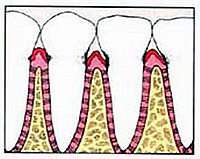
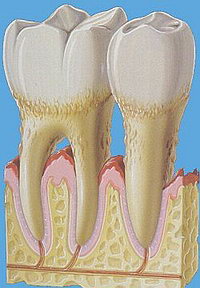
Ведущими симптомами пародонтоза являются дистрофические процессы в десне, которые диагностируются как атрофический гингивит; прогрессирующая горизонтальная деструкция костной ткани альвеолярного отростка, травматическая окклюзия; образование клиновидных дефектов и умеренная подвижность зубов. Процесс характеризуется довольно медленным развитием и непрерывным течением. Если не проводить лечения, процесс заканчивается полной деструкцией связочного аппарата, межальвеолярных и межкорневых перегородок.
При пародонтозе дистрофия тканей пародонта первична в отличие от генерализованного пародонтита, где первичными являются процессы воспаления. Пародонтоз встречается в 2—10% случаев. Нередко развивается у больных с сердечно-сосудистой патологией, эндокринными, неврогенными и другими общесоматическими заболеваниями.
Жалобы больных зависят от стадии заболевания и тяжести патологического процесса.
Дистрофический процесс в тканях пародонта начинается бессимптомно, развивается медленно с появлением нарастающего атрофического гингивита и постепенной равномерной атрофией альвеолярного отростка или альвеолярной части нижней челюсти. Только отдельные больные жалуются на зуд, чувство ломоты в деснах и челюстях, повышенную чувствтиельность зубов к химическим и термическим раздражителям. Десна бледная, тусклая, безболезненная, плотная. В области передних зубов нижней челюсти — незначительная ретракция десен в пришеечной области. На рентгенограмме можно выявить деструкцию кортикального слоя межальвсолярных перегородок, отчего их вершины притупляются вследствие начинающейся резорбции (рис. 1).

Нередко по окклюзограмме в этих участках диагностируется травматическая окклюзия. При пародонтозе средней тяжести нарастают признаки атрофического гингивита, обнажаются шейки и корни зубов, однако пародонтальные карманы отсутствуют. Появляются выраженные клиновидные дефекты, веерообразно расходятся зубы, их смещение заметно при осмотре больного; появляются диастемы и тремы, промежутки между зубами зияют, возможна частичная потеря зубов, что еще больше перегружает оставшиеся соседние, нарушается дикция, шейки зубов оголены на 1,5—2,0 мм по всей окружности. Травматическая окклюзия определяется на протяжении всего зубного ряда, однако зубы остаются относительно устойчивыми, подвижность не превышает I степени. Следует отметить, что подвижность зубов не соответсвует тем глубоким изменениям, которые наступают в связочном аппарате и межальвеолярных перегородках. Отложения зубного камня незначительные. Нарастает травматическая окклюзия. Зубы редко поражены кариесом, но выявляются сочетанные некариозные поражения: эрозия эмали, клиновидные дефекты, повышенная стираемость, гиперестезия и др.
На рентгенограмме выявляются признаки равномерной системной атрофии альвеолярного края кости, явления склеротической перестройки костной ткани альвеолярного отростка и тела челюсти (чередование очагов остеопороза и остеосклероза), мсжальвеолярные перегородки уменьшены наполовину.
При тяжелой (III) степени развития процесса десневые сосочки почти полностью сглажены, десна анемична, обычно плотно охватывает резко обнаженные (4—5 мм) корни зубов. В области многокорневых зубов ретракция десны у различных корней неодинакова. Иногда у корней отдельных зубов десна исчезает, обнажается бифуркация, видны даже верхушки. В таких случаях заболевание часто осложняется ретроградным развитием хронического пульпита. Вследствие значительных изменений, которые наступают в пульпе, клиническая картина хронического пульпита мало выражена, отмеаются лишь ноющие боли.
Особенно ярко выражена при этой степени травматическая окклюзия. Прикус полностью нарушен, зубы верхней и нижней челюстей резко смещены вперед, контакты между ними нарушены. Подвижность зубов различная: I-II, иногда III степени.
Часто наблюдаются клиновидные дефекты. Они особенно глубокие, нередко достигают полости зуба. Резорбция костной ткаи превышает 2/3 длины межальвеолярных перегородок, в отдельных зубах происходит полное рассасывание костного ложа, наблюдается безболезненное и бескровное выпадение отдельных зубов.
Дистрофические изменения в пульпе зуба, выявляющиеся в самом начале заболевания, по мере прогрессирования пародонтоза приводят к ее воспалению, сетчатой атрофии, а иногда и полному некрозу.
В цементе корня зуба постепенно нарастают дистрофические изменения: появляются углубления, лакуны с изъеденными краями, а также явления репарации: гиперцементоз, особенно в области верхушки корня.
Морфологически пародонтоз характеризуется постепенно нарастающими дистрофическими изменениями всех структур пародонта, протекающими на фоне сосудистых нарушений. Изменения в соединительнотканных структурах десны и периодонта сопровождаются нарушением химизма коллагена и завершаются фиброзом и склерозом. В костной ткани альвеолярного отростка преобладают явления гладкой резорбции, ведущие к полному разрушению альвеолярной кости.
Нервные волокна тканей пародонта изменены уже в начале болезни, и по мере развития ее усиливается их дистрофия.
В целом для пародонтоза характерно медленное развитие, иногда процесс стабилизируется на длительное время.
При функциональных методах исследования обнаруживают различные сосудистые изменения. Они начинаются с нарушения энергетических процессов в микроциркуляторном русле, нарушения транскапиллярного обмена веществ. Проявления гипоксии являются первичными в отличие от пародонтита, при котором они возникают вследствие воспалительного процесса. В дальнейшем при пародонтозе патологический процесс прогрессирует, функциональные нарушения перерастают в органические — деструктивные.
Методом реопародонтографии выявляются повышение тонического напряжения сосудов и их структурные изменения, имеющие характер склеротических даже у лиц молодого возраста, у которых пародонтоз встречается редко.
Выраженные явления гипоксии, артериосклероза помогает установить полярография (снижение уровня напряжения кислорода в тканях пародонта).
Лечение
Местная терапия пародонтоза включает следующие мероприятия:
1) обучение (контроль) пациента правильному уходу за зубами, пародонтом и слизистой оболочкой рта;
2) устранение местных раздражающие факторов (пломбирование кариозных полостей, восстановление контактных пунктов, временное шинирование, снятие зубного камня и зубного налета, выявление и устранение травматической окклюзии, дефектов протезирования, восстановление жевательной эффективности и др.);
3) лечение системной гиперестезии, повышенной стираемости твердых тканей зубов, клиновидных дефектов, проведение реминерализирующей терапии (нанесение фторлака, применение витамина B1, 1—2 % раствора фторида натрия, введение солей кальция и фосфора и др.);
4) рациональное протезирование и шинирование;
5) физические методы лечения (гидромассаж, вибромассаж, электро- и фонофорез 2 % раствора фторида натрия, 2,5 % раствора кальция глицерофосфата, витамина D, светолечение и др.).
К общей терапии относятся методы, улучшающие обменные процессы, гемодинамику, стимулирующие процессы регенерации.